Mauro Picini Sociedade + Saúde 10/08/2022
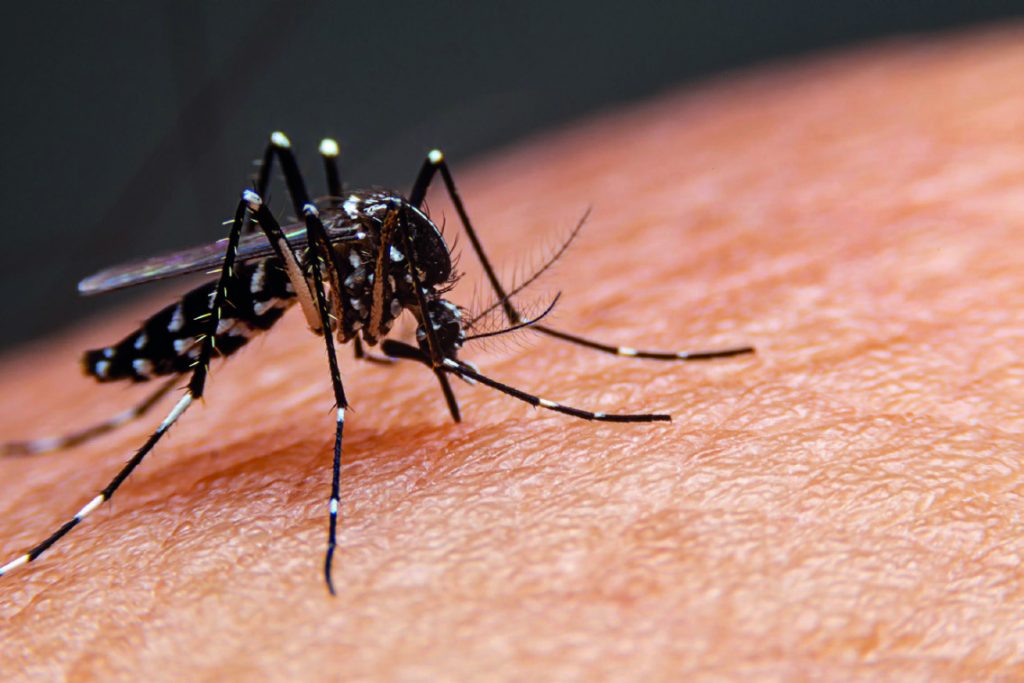
Médica infectologista alerta para os fatores de risco durante o surto de dengue
Crianças, idosos, gestantes, pessoas com comorbidades, imunossuprimidos e pacientes com reinfecção tendem a ter casos mais agravados

Até junho de 2022, ocorreram 1.172.882 casos prováveis de dengue no Brasil, um aumento de 195,9% se comparado ao mesmo período do ano anterior, segundo o Ministério da Saúde. Do total de casos, a região Centro-Oeste foi a que apresentou maior taxa de incidência da doença, seguida pelas regiões Sul, Sudeste, Nordeste e Norte.
De acordo com a Dra. Ana Helena A. Figueiredo, médica infectologista parceira da Docway, empresa pioneira em soluções completas de telemedicina, o surto desse ano já era esperado. “O aumento nos casos de dengue é decorrente de um maior índice de chuva, que dessa vez começaram já em dezembro, desencadeando um surto precoce em 2022”, comenta. “Além disso, tivemos o enfraquecimento da vigilância por conta do direcionamento à Covid, resultando em um déficit de atenção e verba para o cuidado contra a dengue”, diz.
A especialista explica que, no caso de arboviroses, doenças causadas por vírus transmitidos por mosquitos, a probabilidade de infecção está diretamente relacionada a região de moradia ou trabalho do indivíduo. “A proporção de Mata Atlântica remanescente no entorno de áreas urbanas está diretamente relacionada a esses tipos de surtos, tanto no caso da dengue quanto de zica e chicungunha”, aponta. “Em São Paulo, quando comparamos as regiões mais nobres, a área com maior incidência de infecção é nos arredores do Rio Pinheiros e Pacaembu, por ser uma região bem arborizada”, complementa.
Moradores de áreas socioeconômicas desvalorizadas também se tornam mais vulneráveis à doença, explica a infectologista. “Quando a gente pensa em construções mal organizadas, pensamos em muita água parada. Então a situação socioeconômica também está relacionada a um surto aumentado”, conta a especialista da Docway.

Já quando o assunto é a gravidade da doença, crianças, idosos, gestantes, pessoas com comorbidades e imunossuprimidos tendem a ter casos mais agravados. “O grande problema nas crianças é a identificação da doença, pois os sintomas são inexpressivos. Já no caso das gestantes, quando há infecção grave, existe o risco de morte fetal e parto prematuro após o terceiro trimestre da gestação”, explica. “Além disso, a dengue tem uma situação específica relaciona a reinfecção, pois quadros de infeção adjacente tendem a ser também mais graves”, aponta.
O diagnóstico pode ser feito tanto em consultas presenciais quanto via telemedicina. “Dor no corpo, dor de cabeça aguda, afetando principalmente a região dos olhos, e febre alta são os primeiros sinais de dengue”, afirma. Após a confirmação da doença, é papel dos médicos e enfermeiros acompanhar a evolução dos sintomas. “Geralmente, o paciente que vai ficar grave piora depois que a febre passa, por isso o acompanhamento clínico e a consulta de retorno são tão importantes”, finaliza a Dra. Ana Helena A. Figueiredo.
Monkeypox – nova emergência da saúde pública mundial
A Organização Mundial da Saúde (OMS) declarou que a Monkeypox, conhecida como varíola dos macacos, passou a ser considerada uma emergência de saúde pública a nível global. Atualmente, o Brasil possui mais de 600 casos confirmados em São Paulo, Rio de Janeiro, Minas Gerais, Distrito Federal, Paraná, Goiás, Bahia, Ceará, Rio Grande do Sul, Rio Grande do Norte, Espírito Santo, Pernanbuco, Mato Grosso do Sul e Santa Catarina.
Os primeiros registros de casos de transmissão comunitária no Brasil são casos sem vínculo a um caso confirmado em uma área definida. Na transmissão comunitária não é possível rastrear qual a origem da infecção, indicando que o vírus circula entre a população, independe de terem viajado ou não para áreas endêmicas.
Nesse momento como forma preventiva é importante que sejam intensificados os hábitos de higiene e sejam evitados os contatos como abraços, beijos e contato sexual com pessoas desconhecidas. Melhor não compartilhar objetos de higiene pessoal como talheres, toalhas, maquiagem e lâminas de barbear, e evitar contato com pessoas que estejam com a doença. Pacientes diagnósticados com a Monkeypox devem ficar em isolamento conforme preconizado pelo Ministério da Saúde. Qualquer suspeita da doença a população deve procurar as Unidades Básicas de Saúde próximo as suas residencias.
De acordo com o Ministério da Saúde, para evitar que haja um estigma e ações contra os primatas não humanos optou-se por não denominar a doença no Brasil como “varíola dos macacos”. O reservatório natural da doença ainda etá sendo investigado, podendo ser transmitida por pequenos roedores.
É muito importante nesse momento conscientizar a população de que os macacos não são nossos inimigos, pelo contrário, eles são mais uma vítima do nosso antropocentrismo e da quebra da homeostase da Saúde Única. Os macacos são nossos animais sentinela, ou seja, estão nos avisando que estão ficando doentes e morrendo, e que o Spillover está acontecendo em virtude do avançar dos grandes centros urbanos para matas silvestres de forma desordenada. Ao encontrar um animal morto ou ferido não manipule, entre em contato com a Vigilância Sanitária do seu município para maiores informações e notificação.
Willian Barbosa Sales é Biólogo, Doutor em Saúde e Meio Ambiente (UNIVILLE), coordenador dos cursos de Pós-graduação área da saúde do Centro Universitário Internacional UNINTER
Willian Barbosa Salles

Entenda as diferenças entre os cinco tipos de hepatites virais
As hepatites virais são doenças causadas por vírus, que podem atingir diretamente o fígado, ocasionando inflamações de diferentes níveis. Existem cinco diferentes vírus que mais comumente causam as enfermidades, conhecidos como Hepatite A, B, C, D e E.
De acordo com levantamento do Ministério da Saúde, foram notificados quase 700 mil casos de hepatites virais no Brasil entre os anos de 1999 e 2020. Deste Total, 24,4% são referentes à hepatite A, 36,9% à hepatite B, 38,1% aos casos de hepatite C e 0,6% aos de hepatite D. O vírus tipo E é o menos comum no país.
Todas as hepatites compartilham algumas semelhanças, mas é importante ter em mente que são doenças diferentes. “De forma geral, todas vão ter um quadro clínico agudo e um quadro clínico crônico, ou seja, um quadro inicial que depois se desenvolve para uma doença de longo prazo”, afirma Leonardo Mota, hepatologista da Rede de Hospitais São Camilo de São Paulo. A hepatite A é a única que se caracteriza apenas pela fase aguda. Nela, sintomas como náuseas, mal-estar, dor de barriga, vômito, diarreia e pele amarelada são comuns e melhoram espontaneamente.
“As hepatites B, C e D podem evoluir para uma fase crônica, em que não há muitos sintomas, mas existe a presença de lesões progressivas no fígado, que ocorrem de forma silenciosa e que podem levar à cirrose. Esse é o maior risco destas hepatites a longo prazo”, complementa o médico.
Os diferentes tipos de hepatites – Apesar de algumas semelhanças, as variedades de vírus costumam confundir:
- Hepatite A: Considerada a mais frequente, é uma infecção causada pelo vírus A da hepatite (HAV), acometendo principalmente crianças. As formas mais comuns de contrair a doença são a partir do consumo de alimentos contaminados e sua transmissão é via fecal-oral.
- Hepatite B e C: É provocada pelos vírus tipo B ou HBV e pelo vírus tipo C ou HCV. O contágio de ambas ocorre através do contato com sangue de alguém contaminado ou por relações sexuais desprotegidas. São doenças silenciosas, com uma fase crônica que evolui por muitos anos. Por isso, em casos graves, podem levar à cirrose, insuficiência hepática e câncer de fígado.
- Hepatite D: É causada pelo vírus D ou HDV. Esse tipo de hepatite só ocorre a partir da presença do vírus B no corpo. Com a presença das duas hepatites, pode-se considerar o seu quadro mais grave, podendo resultar rapidamente em cirrose.
- Hepatite E: É gerada pelo vírus E ou HEV e sua transmissão é via fecal-oral.
Prevenção – Além de certificar-se sobre a realização das vacinas destinadas para cada tipo de vírus, é necessário manter-se atento a algumas ações do dia a dia à prevenção de hepatites, como:
- Hepatite A e E: Recomenda-se higienizar e cozinhar bem os alimentos, lavar sempre as mãos, manter-se distante de lugares com água contaminada e hidratar-se apenas com água potável.
- Hepatite B, C e D: Nestes casos, não compartilhar objetos pessoais e íntimos, usar preservativo durante as relações sexuais, evitar o uso de drogas injetáveis e utilizar o seu próprio alicate de unhas são algumas formas de evitar as infecções.
Teste – Para o diagnóstico, é comum a realização de testes rápidos para a obtenção de resultados, mas, segundo o hepatologista, só essa testagem não é suficiente.
“Só o teste rápido não é o bastante, pois ele só traz a resposta imunológica. É necessário confirmar a infecção através do PCR, que é feito nas Hepatites B, C e D. Geralmente, é possível encontrar esses testes em regiões que realizam campanhas contra hepatite ou em postos de saúde”, destaca.
Formas de tratamento – Dr. Leonardo esclarece que existem medicamentos e vacinas que podem ajudar no tratamento das diferentes hepatites.
“Para a hepatite A, nós temos uma vacina efetiva. Essa hepatite é uma doença autolimitada, que cura espontaneamente na maioria dos casos. Para a Hepatite B, nós temos vacina e tratamento. Quanto à Hepatite C, a situação é um pouco complicada, não existe vacina, pois é um vírus muito mutante, mas temos o tratamento. Já para a Hepatite D, a vacina e o tratamento contra Hepatite B é eficaz”, explica.
O médico também indica o acompanhamento com uma equipe multiprofissional da área da saúde, para um tratamento completo.
Sobre a Rede de Hospitais São Camilo – Especializada na assistência em saúde baseada em valor, a Rede de Hospitais São Camilo de São Paulo conta com 5 unidades, que prestam atendimentos em mais de 60 especialidades, cirurgias de alta complexidade e transplantes de medula óssea. São 3 unidades de hospital geral, 1 especializada em oncologia e 1 em reabilitação e cuidados paliativos. A Rede conta também com um Núcleo de Pesquisa Clínica que é referência no país, sendo considerado Top Recruitment – o maior recrutador de pacientes com mais de 40 estudos patrocinados na área de Oncologia.
Os hospitais privados da Rede subsidiam as atividades de cerca de 40 unidades administradas pela Sociedade Beneficente São Camilo e que atendem pacientes do SUS (Sistema Único de Saúde) em 15 Estados brasileiros.
No Brasil desde 1922, a Sociedade Beneficente São Camilo, que pertence à Ordem dos Ministros dos Enfermos, foi fundada por Camilo de Lellis e conta, ainda, com 25 centros de educação, dois colégios e dois centros universitários.
Siga o Hospital São Camilo nas redes sociais: @hospitalsaocamilosp